みんなの医療ガイド
「熱中症について」
リリース日: 令和7年12月1日
【気をつけましょう!】熱中症を疑う症状があり救急車で搬送された場合、点滴治療などのため入院になる場合があります。
日頃から水分補給などの予防を心がけましょう!
熱中症とは?
熱中症とは、高温多湿な環境下で、発汗による体温調節等がうまく働かなくなり、体内に熱がこもった状態です。屋外だけでなく、室内で何もしていないときでも発症し、場合によっては死亡することもあります。
(厚生労働省「熱中症予防のための情報・資料サイト」より抜粋)
熱中症の判断と応急処置
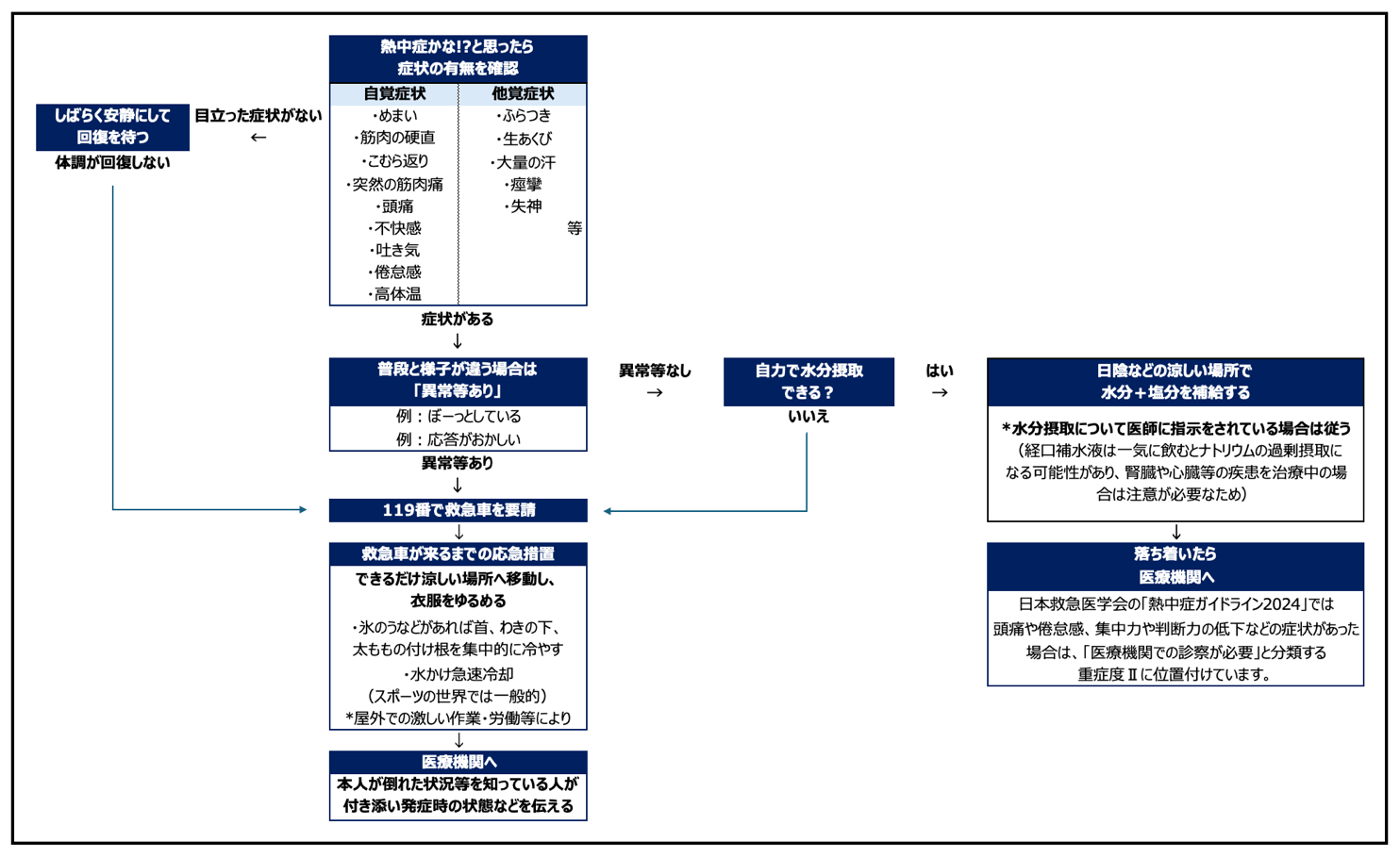
これって熱中症?(フローチャート参照)
「熱中症かな!?」と思った時は以下の症状があるか確認しましょう。
- 自分の場合:めまい、筋肉の硬直、こむら返り、筋肉痛、頭痛、不快感、吐き気、倦怠感、高体温 等
- 他人の場合:ふらつき、生あくび、大量の汗、痙攣、失神 等
上記の症状がある場合は「異常等あり」として救急搬送を検討します。「ぼーっとしている」や「応対がおぼつかない」など反応がおかしい場合は「119番」で救急車を要請しましょう。
こんなときは医療機関を受診しましょう!
熱中症を疑う症状があり、意識がもうろうとする、あるいは意識がない、または呼びかけ等に対する返事がおかしい場合は、すぐに救急車を呼びましょう。
自力で水分や塩分を摂れるか確認し、可能な場合も、落ち着いたら医療機関で診察を受けましょう。
熱中症の応急処置
救急車を待っている間や、熱中症のような症状があって体調が悪いときは、次のような応急処置を行いましょう。
1. 涼しい環境へ移動
風通しの良い日陰やクーラーが効いている室内へ移動しましょう。
2. 脱衣と冷却
衣類を脱がして、体内の熱をできるだけ外に逃します。
氷のうなどがあれば、首やわきの下、太ももの付け根を冷やし、体温を下げます。
運動や作業中に症状が出た場合は、身体に水をかけて急速冷却を施します。
病院での治療方法
重症度に応じてActive Cooling*1や「集中治療」「呼吸管理」「循環管理」「DIC治療*2」などを組み合わせる集学的治療を行います。
*1 Active Cooling=何らかの方法で熱中症患者の身体を冷却すること。医学的な「体温管理」「体内冷却」「体外冷却」「血管内冷却」や「従来の冷却法(氷囊、蒸散冷却、水冷式ブランケット)」のほか、「ゲルパッド法(Arctic Sun® ,Medivance)」、「ラップ法(水冷式 冷却マットで体幹および四肢を被覆する;Gaymer Medi-Therm® , Gaymar)」など
*2 DIC治療=播種性血管内凝固症候群 (Disseminated Intravascular Coagulations) の治療で、アンチトロンビンやリコンビナントトロンボモジュリンなどの薬剤による治療
意識障害やけいれんといった重症の場合や、吐き気があり自力で水分補給できない場合などは、点滴などを行うために入院による治療が必要となることもあります!
こんな人は特に注意!
高齢者は体温調節機能の低下が生じているほか、熱中症になりやすい環境でも水分摂取などの適切な行動をとりにくく、リスクが高いと考えられています。
また、乳幼児や小児は成人と比べて脱水状態になりやすく、熱中症リスクが高いと言えます。
熱中症の重症度
日本救急医学会は「熱中症診療ガイドライン2024」の作成にあたって、死に至る可能性がある最重症群として深部体温で定義する「Ⅳ度」を新たに設けた上で、表面温度だけでも迅速に対応するきっかけとなるよう「qⅣ度」も同時に設けています。
(日本救急医学会「熱中症診療ガイドライン」より抜粋)
重症度Ⅰ:通常は現場で対応可能
- めまい、立ちくらみ、生あくび、大量の発汗、筋肉痛、筋肉の硬直(こむら返り)、意識障害を認めない
→Passive Cooling*
→不十分ならActive Cooling、経口的に水分と電解質の補給
*Passive Cooling=クーラーや日陰の涼しい部屋で休憩することや、冷蔵庫に保管していた輸液製剤の投与など。
重症度Ⅱ:医療機関での診察が必要
- 頭痛、嘔吐、倦怠感、虚脱感、集中力や判断力の低下(JCS*≦1)
*JCS=Japan Coma Scale:日本で使われている意識障害患者の意識レベルを評価する指標の1つ。JCS1は「意識清明とは言えない状態」を指す
→医療機関での診察が必要
→Passive Cooling
→不十分ならActive Cooling、十分な水分と電解質の補給(経口摂取が困難な時は点滴にて)
重症度Ⅲ:入院治療の上、集学的治療を考慮する
下記の3つのうち、いずれかを含む
- 中枢神経症状(意識障害JCS≧2*、小脳症状、けいれん発作)
*JCS2=「見当識(時間や方向の感覚等に)障害がある」状態を指す - 肝・腎機能障害(入院経過観察、入院加療が必要な程度)
- 血液凝固以上(急性期DIC診断基準〈日本救急医学会〉にてDICと診断)
*DIC=Dissmeinated Intravascular Coagualtion:播種性血管内凝固症候群…小さな血栓が全身の血管のあちこちにできて、細い血管を詰まらせる病気
→入院治療の上、Active Coolingを含めた集学的治療
重症度qⅣ:深部体温を計測し、重症度ⅢかⅣを判断する
表面体温40.0℃以上(もしくは皮膚に明らかな熱感あり)
かつGCS*≦8(もしくはJCS≧100)
*GCS=Glasgow Coma Scale:海外で広く使用されている意識障害の評価指標で、「開眼機能(1〜4点)」「言語機能(1〜5点)」「運動機能(1〜6点)」の3要素を評価する。健常者は15点、最も重度の意識障害は3点になる。
重症度Ⅳ:早急な集学的治療を要する
- 深部体温40.0℃以上かつGCS≦8
→Active Coolingを含めた早急な集学的治療
熱中症が起こりやすい場所
熱中症は、「蒸し暑い環境」「身体負荷の高い作業」「体調が良くない」の3条件が揃うと起こりやすくなると考えられています。炎天下などの屋外に長時間いた場合だけでなく、屋内でも空調設備が十分ではなかったり、高温多湿で無風の場合は発症してしまうケースが少なくありません。また二日酔いや寝不足など体調がすぐれない場合や糖尿病などの持病をお持ちの方も注意が必要です。
蒸し暑い環境の例
- 高温多湿で無風の屋外作業
- 空調設備のない屋内での作業
- 工作機械等が密集している工場内
- 炎天下・照り返しのある場所
身体負荷の高い作業の例
- 身体全体の筋力を使う作業
- 長時間にわたる作業
- 自己判断で休憩が取れない作業
- 飲料を摂取しづらい作業
体調が良くない例
- 二日酔い
- 寝不足
- 下痢(脱水症状)
- 持病(糖尿病・心臓病等)
厚生労働省の中小企業の事業主、安全・衛生管理担当者・現場作業者向け「働く人の今すぐ使える熱中症ガイド」
https://neccyusho.mhlw.go.jp/download/assets/pdf/guide_pdf02.pdf
熱中症を予防するには?
熱中症を予防するための3ステップをご紹介します。
① 前日のチェック
- 仕事・作業等の前日は飲酒を控えめに
- ぐっすり眠る
- 熱中症警戒アラート(17時頃)の確認
熱中症警戒アラートは、環境省が発信する情報サービスの1つで、熱中症の危険性が極めて高い暑熱環境が予想される日の前日夕方(17時頃)または当日早朝に都道府県ごと発表されます。メール配信サービスのほか、環境省のLINE公式アカウントも利用できます。
② 仕事・作業等の前のチェック
- よく眠れたか 寝不足だと体温調整機能が低下
- 食事をしたか 食事で水分・塩分・糖質などを摂取
- 体調は良いか 持病のある人は「服薬確認」も大切
- 二日酔いはしていないか 二日酔いの場合は、既に脱水状態
- 熱中症警戒アラート(5時)の確認
③ 仕事・作業等の最中のチェック
- 単独作業を避け、声を掛け合う
- 管理・監督者は現場等のパトロール
- 水分・塩分の補給(水分を摂らず〝塩あめ〟だけでは効果ナシ)
- こまめに休憩
外出時にはなるべく日陰を歩く、帽子や日傘を使うなど工夫しましょう。
家の中ではブラインドやすだれで直射日光を遮る、扇風機やエアコンで室温・湿度を調整するなど、過ごしやすい空調を心がけましょう。
・ 服装の工夫やこまめな水分補給
理想は、外からの熱の吸収を抑え、体内の熱をスムースに逃す服装です。素材は吸湿性や速乾性のある通気性の高い衣服を着用しましょう。
・ こまめな水分補給
室内でも、外出時でも、のどの渇きを感じていなくても、こまめに水分を補給しましょう。ただし、コーヒーや緑茶などカフェインを含む飲み物やアルコール類は、利尿作用があるので水分補給の用途には適しません。
運動時は、水分を自由に摂取できる環境を整えることが重要で、成人より脱水状態になりやすい小児については、9〜12歳で20分ごとに100〜250mL、中高生だと1時間ごとに1〜1.5Lの目安が推奨されています。
・ 暑さに備えた体作り(暑熱順化)
体温調節機能による暑熱順化には、通常2週間ほどかかると考えられています。以下の点などに気をつけながら無理のない範囲で汗をかくようにしましょう。
- 熱中症は、気温が高くない時期でも発生する
- 暑さに慣れてくると早く汗が出るようになり、体温の急上昇を食い止める
- 暑くなる前に身体を熱中症対応モードにして、暑さに強くなる
日頃から身体を暑さに慣らしておくために、ウォーキングやランニングなどの運動で発汗する習慣を身につけることも、大事な予防法の1つです。
※熱中症予防を目的にする暑熱順化は、学童期(6〜13歳頃)以降の場合は日本スポーツ協会の「熱中症予防ガイドライン」や後向き観察研究などで推奨されている。乳幼児については質の高いエビデンスがない状態。